همه چیز در مورد بیماری لوپوس در پورتال جامع فرانیاز فراتراز نیاز هر ایرانی
سرتیتر های مهم مقاله
همه چیز در مورد بیماری لوپوس ,در مورد بیماری لوپوس چه میدانید ؟ لوپوس یک بیماری روماتیسمی است
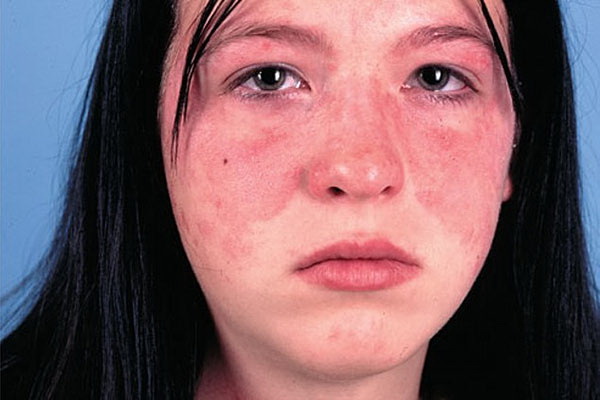
که یکی از علائم ان قرمزی پوست صورت است . یک نوع بیماری پوستی پروانه ای شکل است .
که ۹۰ درصد از بانوان به ان مبتلا می شوند و بیماری سختی است
که بیشتر مردم از ان بی اطلاع هستند .
پس با ما در این مقاله همراه باشید تا اگاهی عمومی خود را بالا ببرید.
همه چیز در مورد بیماری لوپوس
همه چیز در مورد بیماری لوپوس
لوپوس یک بیماری التهابی مزمن است
که وقتی سیستم ایمنی بدن شما به بافت ها و اندام های خود حمله می کند، رخ می دهد.
التهاب ناشی از لوپوس می تواند بر بسیاری از سیستم های مختلف بدن از جمله موارد زیر تاثیر بگذارد:
- مفاصل
- پوست
- کلیه ها
- سلول های خونی
- مغز
- قلب
- ریه ها
به دلیل این که علائم و نشانه های این بیماری اغلب از بیماری های دیگر تقلید می کند،
تشخیص و درمان دشواری دارد. علامت متمایز لوپوس، وجود بثورات روی صورت است
که شبیه بال های پروانه ای می باشد و بر روی هر دو گونه رخ می دهد.
بعضی از افراد با این بیماری به دنیا می آیند و برخی نیز به علت عفونت،
مصرف داروهای خاص یا حتی نور خورشید به آن مبتلا می شوند.
در حالی که هیچ درمان برای این بیماری وجود ندارد،
اما روش های کمکی می تواند به کنترل علائم کمک کند.
در ادامه این مطلب مجله پیام سلامت شما را با نشانه ها، علل،
عوامل خطر، عوارض، روش های تشخیص و روش های درمان لوپوس آشنا می کنیم.
| موضوع | توضیح | راهکارها |
|---|---|---|
| علت | ترکیبی از عوامل ژنتیکی، هورمونی و محیطی | اجتناب از نور شدید خورشید، مدیریت استرس |
| علائم | خستگی، درد مفاصل، بثورات پروانهای، تب | تشخیص زودهنگام و پیگیری منظم پزشکی |
| تشخیص | آزمایش خون، ارزیابی آنتیبادیها، بررسی اندامها | مراجعه به روماتولوژیست و انجام آزمایشهای دورهای |
| درمان | داروهای ضدالتهاب، سرکوبکننده سیستم ایمنی، مراقبت از پوست | رعایت داروهای تجویزی و تغییر سبک زندگی |
| عوارض | آسیب کلیه، قلب، ریه، مغز، مشکلات خونی | پیگیری منظم و درمان سریع علائم |
علائم لوپوس
همه چیز در مورد بیماری لوپوس
هرگز دو مورد لوپوس کاملا مشابه نیستند. علائم و نشانه ها این بیماری ممکن است
ناگهانی یا به آرامی ظاهر شوند. یا ممکن است خفیف یا شدید باشند.
گاهی نیز علائم به دو دسته موقت یا دائمی تقسیم می شوند.
اکثر افراد مبتلا به لوپوس، علائم خفیف دارند که به صورت اپیزودهایی به نام شعله ور شدن خود را نشان می دهند.
شعله ور شدن علائم به حالتی گفته می شود که نشانه ها برای مدت زمان کوتاهی بدتر می شوند،
و سپس بهبود یافته و یا حتی به طور کامل ناپدید می شوند.
علائم و نشانه هایی که در این بیماری تجربه می شوند به این بستگی دارد
که کدام سیستم بدن تحت تاثیر بیماری قرار دارند. شایع ترین علائم و نشانه ها عبارتند از:
- خستگی و تب
- درد مفاصل و سفتی و تورم
- بثورات پوستی پروانه ای شکل بر روی صورت که گونه ها و پل بینی را پوشش می دهد.
- ضایعات پوستی که با قرار گرفتن در معرض آفتاب ظاهر می شود یا بدتر می شود (حساسیت به نور)
- سفید یا آبی شدن انگشتان دست و پا در هنگام مواجه با سرما یا در طول دوره های استرس (پدیده رینود)
- تنگی نفس
- درد قفسه سینه
- خشکی چشم
- سر درد، سردرگمی و کاهش حافظه
چه زمانی باید به پزشک مراجعه کرد؟
اگر شرایط زیر را دارید به پزشک مراجعه کنید:
- بثور ناشناخته
- تب ادامه دار
- درد ماندگار
- خستگی بیش از حد
علل ایجاد بیماری
همه چیز در مورد بیماری لوپوس
لوپوس زمانی اتفاق می افتد که سیستم ایمنی بدن به بافت سالم حمله می کند.
احتمال دارد که این بیماری از ترکیبی از عوامل ژنتیکی و محیطی حاصل شود.
به نظر می رسد افرادی که دارای مزیت ارثی برای ابتلا به لوپوس هستند،
در زمانی که با عوامل محیطی خفیف مواجه می شوند، با احتمال بیشتری به بیماری مبتلا می شوند.
با این حال علت لوپوس در اغلب موارد، ناشناخته است. برخی از عوامل بالقوه عبارتند از:
نور خورشید:
قرار گرفتن در معرض آفتاب می تواند بر روی ضایعات پوستی لوپوس
تاثیر داشته یا موجب پاسخ داخلی در بدن افراد حساس شود.
عفونت ها:
داشتن عفونت می تواند لوپوس را شروع کند یا در بعضی افراد موجب عود بیماری شود.
داروها:
گاهی این بیماری می تواند توسط انواع خاصی از داروهای ضد تشنج، داروهای فشار خون
و آنتی بیوتیک ها ایجاد شود. افرادی که لوپوس ناشی از دارو دارند
معمولا هنگامی که مصرف دارو را متوقف می کنند علائمشان از بین می رود.
عوامل خطر
همه چیز در مورد بیماری لوپوس
عواملی که ممکن است خطر ابتلا به این بیماری را افزایش دهند عبارتند از:
- جنسیت: این بیماری در زنان شایع تر است.
- سن: گرچه لوپوس، بر روی افراد مختلف در سنین متفاوت تاثیر می گذارد،
- اما اغلب آن ها بین سنین ۱۵ تا ۴۰ سالگی تشخیص داده می شوند.
- نژاد: این بیماری در نژادهای آفریقایی-آمریکایی، اسپانیایی ها و آسیایی ها رایج تر است.
عوارض لوپوس
همه چیز در مورد بیماری لوپوس
التهاب ناشی از این بیماری می تواند روی بسیاری از مناطق بدن بیمار از جمله موارد زیر تاثیر بگذارد:
کلیه ها:
لوپوس، می تواند آسیب جدی کلیه ایجاد کند. نارسایی کلیه یکی از علل اصلی مرگ
در افراد مبتلا به لوپوس است. علائم و نشانه های بیماری کلیوی عبارتند از:
- خارش کلی
- درد قفسه سینه
- تهوع
- استفراغ
- تورم پا (ادم)
مغز و سیستم عصبی مرکزی:
اگر مغز توسط این بیماری مبتلا شود ممکن است علائم زیر به وجود آید:
- سردرد
- سرگیجه
- تغییرات رفتاری
- توهم
- سکته
- تشنج
بسیاری از افراد مبتلا به لوپوس، مشکالات حافظه دارند
و ممکن است در بیان افکار خود مشکل داشته باشند.
خون و رگ های خونی:
لوپوس ممکن است به مشکلات خونی از جمله موارد زیر منجر شود:
- کم خونی
- افزایش خطر خونریزی
- افزایش خطر لخته شدن خون
- التهاب رگ های خونی (واسکولیت)
ریه ها:
ابتلا به این بیماری باعث افزایش شانس ایجاد التهاب در حفره قفسه سینه (پلوری) می شود
که می تواند تنفس را دردناک کند. این بیماران همچنین بیشتر در معرض پنومونی هستند.
قلب:
لوپوس می تواند باعث التهاب ماهیچه های قلب، شریان ها یا غشای قلب (پریکاردیت) شود.
خطر بیماری قلبی عروقی و حملات قلبی نیز با وجود این بیماری به شدت افزایش می یابد.
دیگر عوارض
همه چیز در مورد بیماری لوپوس
ابتلا به لوپوس، همچنین خطر ابتلا به این بیماری ها زیر را افزایش می دهد:
عفونت: افراد مبتلا به لوپوس، بیشتر به عفونت آسیب پذیر هستند.
زیرا هم بیماری و هم درمان آن سیستم ایمنی بدن را تضعیف می کنند.
عفونت هایی که بیشتر افراد مبتلا به لوپوس را تحت تاثیر قرار می دهند عبارتند از:
- عفونت های دستگاه ادراری
- عفونت های تنفسی
- عفونت های مخمر
- سالمونلا
- تبخال
- زونا
سرطان:
به نظر می رسد ابتلا به این بیماری خطر ابتلا به سرطان را افزایش می دهد.
مرگ بافت استخوان (نکروز آواسکولار):
این اتفاق زمانی می افتد که جریان خون به استخوان کاهش می یابد.
این اختلال اغلب منجر به شکستگی های کوچک در استخوان شده
و در نهایت موجب فروپاشی استخوان می شود.
در این بیماری مفصل ران بیشتر مورد حمله قرار می گیرد.
عوارض بارداری:
در زنان مبتلا به لوپوس خطر ابتلا به سقط جنین زیاد است.
لوپوس خطر ابتلا به فشار خون بالا در دوران بارداری (پره اکلامپسی) و زایمان زودرس را نیز افزایش می دهد.
برای کاهش خطر این عوارض، پزشکان اغلب توصیه می کنند
که بارداری را تا زمانی که بیماری شما حداقل شش ماه تحت کنترل باشد، به تعویق بیاندازید.
تست ها و آزمایشات لازم برای تشخیص
تشخیص لوپوس دشوار است. زیرا علائم و نشانه های آن از فردی به فرد دیگر متفاوت است.
علائم و نشانه های این بیماری ممکن است در طول زمان تغییر کنند
و با سایر اختلالات دیگر همپوشانی داشته باشند. هیچ آزمایشی نمی تواند
لوپوس را به طور دقیق تشخیص دهد. ترکیبی از آزمایش خون و ادرار،
علائم و یافته های ناشی از معاینه فیزیکی منجر به تشخیص می شود.
تست های آزمایشگاهی
آزمایش خون و ادرار ممکن است شامل موارد زیر باشد:
شمارش کامل خون:
این آزمایش تعداد گلبول های قرمز، گلبول های سفید و پلاکت ها و میزان هموگلوبین
(پروتئین در گلبول های قرمز) را اندازه گیری می کند. نتایج حاصل از آن ممکن است
نشانگر کم خونی که معمولا در لوپوس اتفاق می افتد باشد.
کاهش تعداد گلبول های سفید خون یا پلاکت ها نیز ممکن است در این بیماری رخ دهد.
سرعت رسوب گلبول قرمز:
این آزمایش خون زمانی که در آن گلبول های قرمز در انتهای لوله قرار می گیرند
را اندازه گیری می کند. سرعت بیش از حد رسوب ممکن است
بیماری سیستمیک مانند لوپوس را نشان دهد.
میزان رسوب برای هر بیماری عدد خاصی نیست.
اگر لوپوس، بیماری التهابی، سرطان یا عفونت وجود داشته باشد
ممکن است سرعت این فرایند بالا برود.
ارزیابی کلیه و کبد:
آزمایش خون می تواند به بررسی عملکرد کلیه ها و کبد کمک کند.
لوپوس می تواند بر این اندام ها تاثیر بگذارد.
آزمایش ادرار:
اگر نمونه ای ادرار، نشان دهد که سطح پروتئین یا گلبول قرمز در ادرار افزایش داشته است،
یعنی لوپوس بر روی کلیه ها تاثیر گذاشته است.
آزمون آنتی بادی ضد انسدادی (ANA):
آزمایش مثبت برای تعیین حضور آنتی بادی های تولید شده توسط سیستم ایمنی بدن،
نشان دهنده تحریک سیستم ایمنی است.
در حالی که اکثر افراد مبتلا به لوپوس دارای آزمون مثبت ANA هستند، اکثر افراد به ANA مثبت، لوپوس ندارند.
آزمایشات تصویربرداری
اگر پزشک متقاعد شود که لوپوس بر روی ریه ها یا قلب تأثیر گذاشته، ممکن است موارد زیر را پیشنهاد کند:
اشعه ایکس قفسه سینه:
ایجاد یک تصویر از قفسه سینه ممکن است
سایه های غیر طبیعی را نشان دهد که نشان دهنده تجمع مایع یا التهاب در ریه ها است.
اکوکاردیوگرام:
این آزمایش با استفاده از امواج صوتی، تصاویر واقعی از ضربان قلب ایجاد می کند.
این آزمایش مشکلات دریچه های قلب و بخش های دیگر آن را نشان می دهد.
بیوپسی
همه چیز در مورد بیماری لوپوس
لوپوس می تواند به روش های مختلفی به کلیه ها آسیب برساند، و درمان آن نیز می تواند
بسته به نوع آسیب متفاوت باشد. در برخی موارد، لازم است نمونه ای کوچک از بافت کلیه آزمایش شود
تا تعیین شود بهترین درمان ممکن کدام است.
نمونه را می توان با یک سوزن یا از طریق یک برش کوچک برداشت.
روش های درمان
همه چیز در مورد بیماری لوپوس
درمان لوپوس، به علائم و نشانه های بیمار وابسته است.
تعیین اینکه برای درمان علائم و نشانه ها چه داروهایی باید مصرف شود،
نیاز به بحث دقیق در مورد مزایا و خطرات روش ها با پزشک دارد.
داروهایی که معمولا برای کنترل لوپوس استفاده می شوند عبارتند از:
داروهای ضد التهابی غیر استروئیدی (NSAIDs):
برای درمان درد، تورم و تب همراه با لوپوس ممکن است
از داروهای ضد التهابی غیر استروئیدی مانند ناپروکسن سدیم و ایبوپروفن استفاده می شود.
NSAID های قوی تر تنها از طریق تجویز پزشک در دسترس هستند.
عوارض جانبی NSAID ها عبارتند از:
- افزایش خطر بیماری های قلبی
- خونریزی معده
- مشکلات کلیوی
داروهای ضد مالاریا:
داروهای مورد استفاده برای درمان مالاریا، مانند هیدروکسی کلروکین نیز می توانند
به کنترل لوپوس کمک کنند. عوارض جانبی آن ها عبارتند از:
- تخریب معده
- آسیب به شبکیه چشم
کورتیکواستروئیدها:
پردنیزون و سایر انواع کورتیکواستروئیدها می توانند از التهاب لوپوس جلوگیری کنند.
اما اغلب عوارض جانبی طولانی مدت مانند موراد زیر دارند:
- کبودی آسان
- نازک شدن استخوان ها (پوکی استخوان)
- فشار خون بالا
- دیابت
- افزایش خطر ابتلا به عفونت
خطر عوارض جانبی با میزان دوز و مدت استفاده افزایش می یابد.
داروهای سرکوب کننده ایمنی:
داروهایی که سیستم ایمنی را سرکوب می کنند ممکن است در موارد جدی لوپوس مفید باشند.
آزاتیوپرین، مایکوفانولات، لفلونومید و متوترکسات
مثال هایی از این داروها هستند.
عوارض جانبی بالقوه آن ها نیز عبارتند از:
- افزایش خطر عفونت
- آسیب کبدی
- کاهش باروری
- افزایش خطر ابتلا به سرطان
داروهای جدیدتر مانند بیومیمب نیز علائم لوپوس را در برخی افراد کاهش می دهند.
عوارض جانبی آن عبارتند از:
- تهوع
- اسهال
- تب
تغییر در شیوه زندگی
همه چیز در مورد بیماری لوپوس
در صورتی که لوپوس دارید توصیه می کنیم
برای جلوگیری از عود بیماری، مراحل زیر را انجام دهید:
معاینات منظم انجام دهید.
پزشکتان در جلوگیری از بروز علائم و رفع نگرانی های روانی
مانند استرس، رژیم غذایی و ورزش به شما کمک می کند.
استراحت کافی داشته باشید.
افراد مبتلا به لوپوس غالبا خستگی پایدار را تجربه می کنند
که متفاوت از خستگی عادی است و لزوما با استراحت از بین نمی رود.
از نور خورشید اجتناب کنید.
از آنجا که نور ماوراء بنفش می تواند باعث شعله ور شدن علائم شود،
لباس های محافظتی مانند کلاه، پیراهن آستین بلند و شلوار بلند بپوشید
و از کرم های ضد آفتاب با فاکتور حفاظتی بالا استفاده کنید.
منظم ورزش کنید.
ورزش خطر ابتلا به حمله قلبی را کاهش می دهد،
به مبارزه با افسردگی کمک می کند و باعث افزایش سلامت عمومی می شود.
سیگار نکشید.
سیگار کشیدن خطر ابتلا به بیماری قلبی عروقی را افزایش می دهد
و می تواند اثرات لوپوس را بر روی قلب و عروق خونی شما بدتر کند.
رژیم غذایی سالم داشته باشید.
یک رژیم غذایی سالم مبتنی بر میوه ها، سبزیجات و غلات کامل برای مبتلایان به لوپوس ضروری است.
گاهی اوقات ممکن است محدودیت های غذایی داشته باشید.
به خصوص اگر فشار خون بالا، آسیب کلیوی یا مشکلات دستگاه گوارش دارید.
درمان های جایگزین
همه چیز در مورد بیماری لوپوس
بعضی اوقات داروهای جایگزین یا مکمل ها ممکن است برای افراد مبتلا به لوپوس مفید باشد.
با این حال، این درمان ها معمولا با داروهای توضیح داده شده در بالا استفاده می شود.
درمان های مکمل و جایگزین برای لوپوس عبارتند از:
آندروستونولون (DHEA):
ثابت شده است که مکمل های حاوی این هورمون، دوز استروئیدها مورد نیاز
برای تثبیت علائم در برخی از افراد مبتلا به لوپوس را کاهش می دهد.
روغن ماهی:
مکمل های روغن ماهی حاوی اسیدهای چرب امگا ۳ هستند که ممکن است
برای افراد مبتلا به لوپوس مفید باشد. مطالعات مقدماتی این ادعا را وعده داده اند.
اگر چه مطالعات بیشتری برای اثبات آن لازم است.
عوارض جانبی مکمل های روغن ماهی می تواند شامل موارد زیر باشد:
- تهوع
- آروغ زدن
- احساس طعم ماهی در دهان
ویتامین D:
شواهدی وجود دارد مبنی بر این که افراد مبتلا به لوپوس ممکن است
با مصرف مکمل ویتامین D بهبود یابند.
نتیجهگیری:
لوپوس یک بیماری خودایمنی پیچیده است که میتواند اندامهای مختلف بدن را تحت تأثیر قرار دهد. تشخیص زودهنگام، پیگیری منظم و رعایت سبک زندگی مناسب، همراه با درمان دارویی تحت نظر پزشک، میتواند علائم را کنترل کرده و کیفیت زندگی بیماران را بهبود بخشد. مراقبت طولانیمدت و آگاهی از علائم هشداردهنده برای پیشگیری از عوارض شدید اهمیت بالایی دارد.
علت دقیق لوپوس ناشناخته است، اما ترکیبی از عوامل ژنتیکی، محیطی و هورمونی در ایجاد بیماری نقش دارد. قرار گرفتن در معرض نور خورشید، عفونتها و استرس میتواند علائم را تشدید کند.
خستگی و ضعف عمومی
درد و تورم مفاصل
بثورات پوستی پروانهای روی گونهها و بینی
تب و کاهش وزن
مشکلات کلیوی و قلبی در موارد شدید
تشخیص با ترکیبی از بررسی علائم بالینی، آزمایشهای خون، بررسی آنتیبادیها (ANA و dsDNA) و ارزیابی عملکرد اندامها انجام میشود.
داروهای ضدالتهاب و سرکوبکننده سیستم ایمنی
استفاده از کرمهای ضدآفتاب و محافظت از پوست
مدیریت استرس و تغییر سبک زندگی
در موارد شدید، داروهای قویتر تحت نظر پزشک
لوپوس کنترل نشده میتواند باعث آسیب کلیوی، التهاب قلب و ریه، افزایش خطر عفونت، مشکلات خونی و آسیب مغزی شود. پیگیری منظم پزشکی اهمیت بالایی دارد.